INTER-CLINICS Collaboration
地域の先生方へ〔在宅医療の24時間対応支援〕のご提案
「持続可能な24時間体制」をどう実現するか?
在宅医療においては365日×24時間の緊急対応体制が求められます。
現在、多くの在宅医療クリニックにおいて、夜間休日対応は医師個人の犠牲の上に成り立っています。しかしどんなに優れた医師にも体力と気力の限界があります。学会や冠婚葬祭など、どうしても診療に対応できないこともあるはずです。
在宅医療が地域のインフラとして機能し続けるためには、まず何よりも「持続可能な体制の確保」が重要だと思います。24時間一人の医師が対応できるというのは確かに理想かもしれません。
しかし、主治医と患者の信頼関係がしっかりしたものであれば、緊急対応(看取りを含む)が主治医でなくとも、患者や家族の満足度は変わらないという研究報告もあります。
また、地域にはたくさんの在支診があります。そのすべてで医師が24時間対応しているというのは非常に非効率ではないでしょうか。
わたしたちは救急診療部(地域の在宅医療バックアップセンター)を創設し、地域の在支診の先生方と一緒に在宅患者さんの夜間対応を一元対応する、という試みを始めています。そして、これが在宅医・患者双方にとって有益な仕組みであることを確信し始めています。
EMERGENT RESPONCe CENTER
悠翔会の休日夜間対応機能を共有しませんか?
院長・常勤医による夜間対応は、当直医よりも優れているのでしょうか?
言うまでもなく365日×24時間の緊急対応は在支診の主たる使命の一つであるとともに、急変時の対応はクリニックの評価を左右する重大な局面です。
多くの院長は、なかなかこの部分を人に任せることができません。わたしたち悠翔会においても同様でした。しかし、日中の勤務、夜間の勤務、365日24時間ひとりの医師が何年も働き続けることはできません。
時間外診療で疲弊すれば、翌日の診療パフォーマンスが下がります。それが診療の質を下げ、夜間のコール頻度を増やすという悪循環を生じさせます。状況判断の誤りから患者さんに迷惑をかけることになるかもしれません。
事実、悠翔会では、夜間帯を当直医に任せるようになってから、主治医が一人で当直をやっていたとき、常勤医師が持ち回りでオンコールをやっていた時よりも、急変による緊急コールの頻度が減少し、診療に対する患者評価も高くなっています。患者さんにとって一番幸せなのは、医師を呼ばなければならない「予期せぬ体調変化」をできるだけ少なくすることではないでしょうか。
主治医は日中の診療に専念し、患者さんとの信頼関係をしっかり築く。急変時にも患者さんが落ち着いて対応できるよう病状説明やレスキューオーダーの手配等をしっかりと行う。そして夜間はしっかりと休める体制を作るべきではないでしょうか。
それは医師個人のためだけではなく、大切な患者さんたちのためにも重要なことだと思います。
【夜間緊急対応に対する患者満足度評価】
実際に夜間対応を受けた患者(電話再診+往診)に対するアンケート調査による診療サービスの品質評価の結果です。夜間専任シフトの当直医師による対応が、もっとも高い評価を得ています。
当直機能の共有を実現するために
わたしたちは2012年に「救急診療部」を組織、オンコールではなく休日・夜間専従医師による当直システムの運用を開始しました。これにより悠翔会の常勤医師たちは休日・夜間業務から解放され、疲弊することなく、日中の診療業務に専念できるようになりました。
救急診療部の稼働にあたっては、当直医師の採用基準や往診対応ルールを明確化することで、医師個人による対応のばらつきを最小限に抑えるとともに、電子カルテの記載ルールも統一しました。
その結果、院長が一人で当直するよりも、常勤医師がオンコールを持ち回りするよりも、高い患者満足度を実現することができました。改善の余地はありますが、医師個人の犠牲によらない「持続可能な24時間対応の仕組み」が稼働し始めたことには大きな意義があると考えています。また、優秀な当直医を確保することも重要な要件です。一般に当直医師を非常勤で確保する場合、「寝当直」を期待するモチベーションの低い医師が集まる危険がありますが、悠翔会では下記の方法により意欲的な医師の確保を進めています。
●対応能力の高い当直医師の選別
●常勤医師との交流による理念と緊急対応の重要性の理解の共有
●診療内容や患者評価に応じた給与評定による優秀なメンバーの定着
●電話対応内容の録音記録し、クレーム等に応じた第三者評価
●事務当直による往診同行と医師の対応内容評価
●全患者を対象とした患者満足度評価(年1回)による当直医師の雇用継続判断、昇給・賞与査定
HOME MEDICAL CARE as A TEAM
地域全体の在宅医療力・看取り力を強化する!
診診連携による当直支援(夜間・休日対応)が動き始めています。
わたしたちは2013年より連携する地域の在支診に対し救急診療部の機能を開放し、夜間・休日対応の支援を開始しました。
現在、同じ診療圏で活躍されている16法人17クリニック、約3500名の在宅患者さんに対し悠翔会の休日夜間対応機能を提供しています。
月に一度開催されているカンファランスでは、当直を共同運用していく上での課題や解決策について話し合い、診療サービスのブラッシュアップを行っています。また、重難度ケース、社会的に問題のあるケースなどについてもディスカッションを行い、それぞれの経験から得られる知見を共有しています。
この取り組みを開始してから、連携しているすべての在支診において、当直支援開始後に管理料算定患者数・看取り数が増加しています。
地域全体の在宅医療力・看取り力の強化に貢献できていることを実感しています。
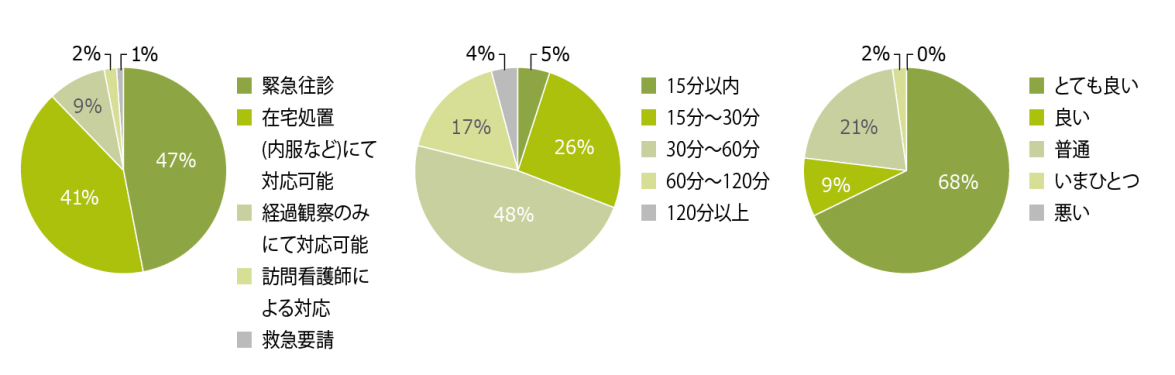
【24時間緊急対応の実際】
(グラフは2014年のものです)
〔左〕緊急対応の内容
2017年は約40,000件の緊急コールがあり、うち約15,000件に対し臨時往診・緊急往診を実施しています(悠翔会の患者への平日・日中の対応を含む)。急変のリスクが高い患者様には、主治医の先生方に、あらかじめ必要な薬剤の配置や処置方法の指導など、十分な準備をして対応していただいています。
〔中〕緊急対応への所要時間
往診が必要と判断した場合、当番医は直ちにドライバーとともに患者宅に車で向かいます。夜間は医師とドライバーが宿直しており、即応が可能です。交通事情や地理的な条件にもよりますが、おおむね一時間以内に患者様宅に到着しています。〔右〕緊急対応に対する患者評価
悠翔会の緊急往診の内容については、診療満足度調査において「とてもよい」が68%、「普通」以上と答えた方が98%と患者さんの評価は概ね良好でした。悠翔会の休日夜間対応機能「救急診療部」を、貴院と共有しませんか?
わたしたちは連携型機能強化型在宅療養支援診療所として、連携する在支診の患者様に救急診療部(在宅医療バックアップセンター)の機能を提供しています。
また、機能強化型の要件を満たすことができない小規模な在宅医療クリニックに対しても、バックアップを行っています。

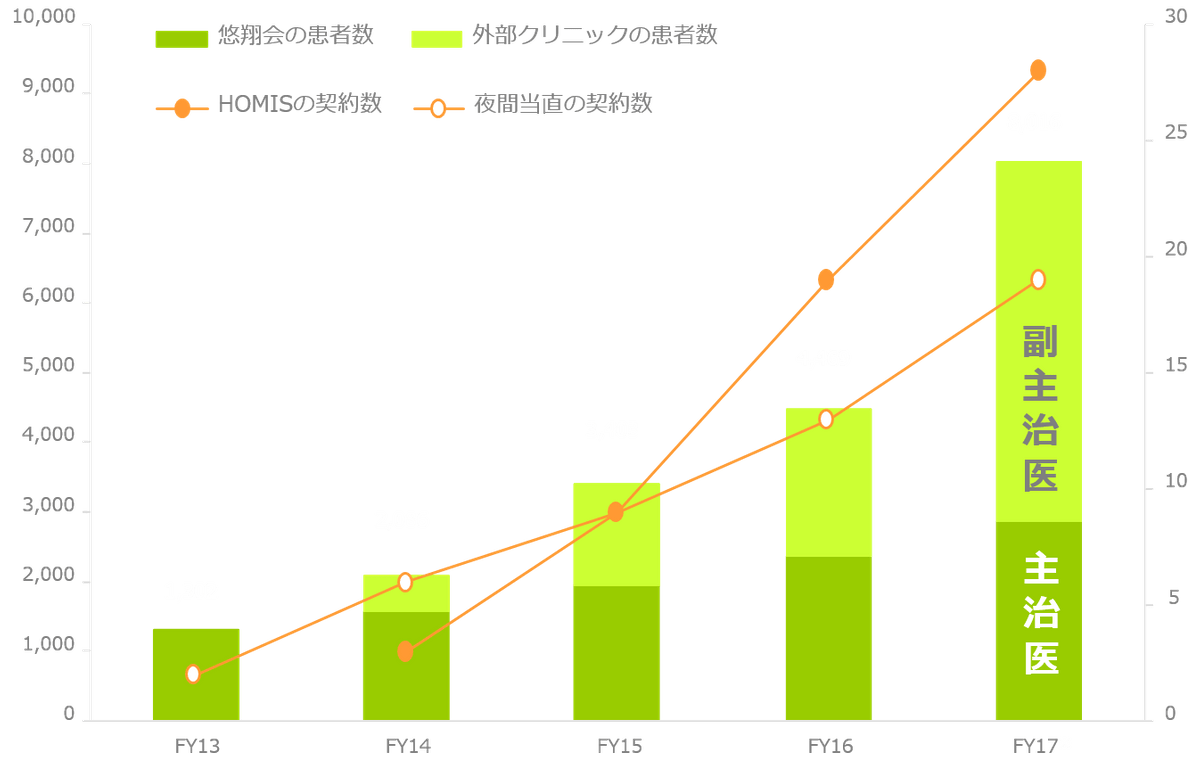
【診診連携によるバックアップの実績】
2017年度までの休日夜間の診診連携の実績です。
悠翔会は約3000名の在宅患者に対し、主治医として24時間対応を行う他、他の法人・クリニックによって管理されているより多くの在宅患者に対し、休日夜間のバックアップを提供してきました。ファーストコールは主治医が受けて往診が必要なケースのみ当番医に往診を指示する、あるいはファーストコールからすべて当番医が対応するなど、それぞれのクリニックのスタンスに合わせたご協力が可能です。
当直機能の提供にあたっては、運営費の一部のご負担をお願いしています。(医学総合管理料算定患者数1名あたり1カ月1500円~)
対応可能な地域や条件等、詳細はお問い合わせください。
メディア関連
講演・執筆・取材
悠翔会の本
採用情報
入職をご希望の方へ
© 2018 YUSHOUKAI MEDICAL CORP. ALL RIGHT RESERVED